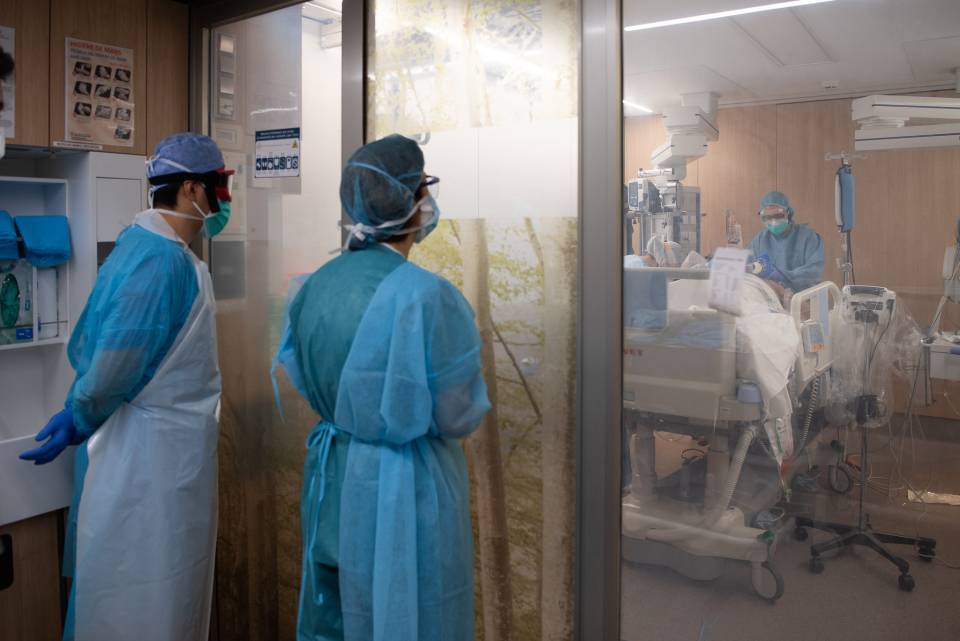
26 febrer de 2025
Informació documentada per:

Antoni Trilla
Epidemiòleg
Servei de Medicina Preventiva i Epidemiologia

Eduard Vieta Pascual
Psiquiatra
Cap del Servei de Psiquiatria i Psicologia

Gema Maria Lledó Ibáñez
Metge internista
Servei de malalties autoinmunes

Jacobo Sellarés Torres
Pneumòleg
Servei de Pneumologia y Al·lèrgia Respiratòria

Josep M. Miró Meda
Metge Malalties Infeccioses, HCB
President

Josep Maria Peri
Psicòleg clínic

Maica Rubinat
Especialista en Medicina de l'Esport
Secretaria General de l'Esport i l'Activitat Física de la Generalitat de Catalunya

Mariona Violan
Especialista en Medicina de l'Esport
Secretaria General de l'Esport i l'Activitat Física de la Generalitat de Catalunya
Publicat: 12 març de 2020
Actualitzat: 12 març de 2020
Les donacions que es poden fer des d'aquesta pàgina web són exclusivament en benefici de l'Hospital Clínic de Barcelona a través de la Fundació Clínic per a la Recerca Biomèdica, i no per a la Fundació BBVA, col·laboradora del projecte PortalClínic.
Subscriu-te
Rep informació cada cop que aquest contingut s'actualitzi.
Gràcies per subscriure-t'hi!
Si es la primera vegada que et subscrius rebrás un mail de confirmació, comprova la teva safata d'entrada.
Hi ha hagut un poblema i no hem pogut enviar les teves dades, si us plau, torna a intentar-ho més tard.