¿Qué es un Marcapasos?
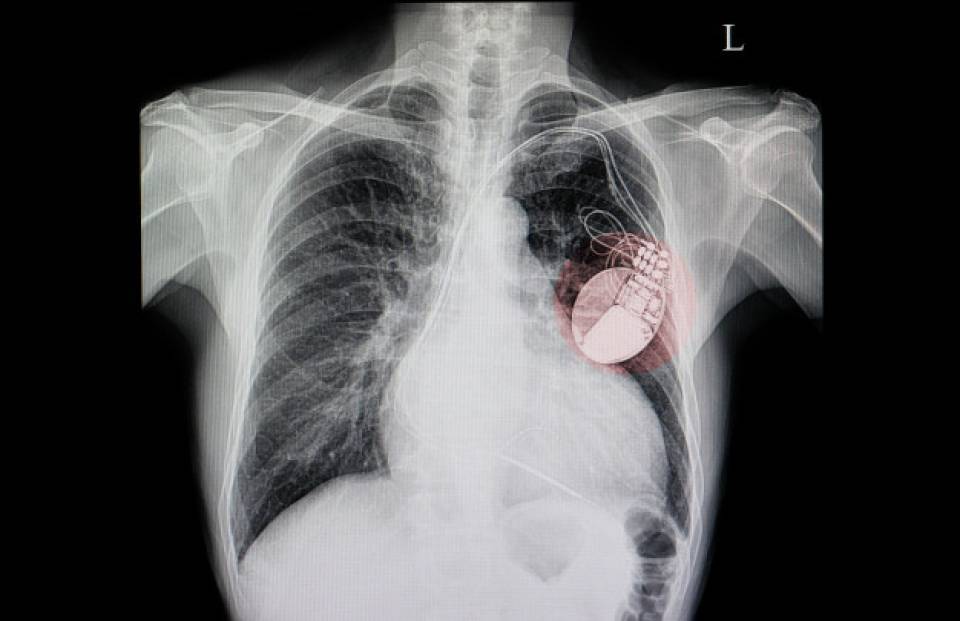
Un marcapasos es un sistema de estimulación para controlar el ritmo cardíaco, formado por un circuito de electrodos que se implantan en el corazón y se conectan a una batería. Esta batería es la que genera los impulsos eléctricos y funciona como generador del marcapasos.
El marcapasos se implanta a nivel pectoral, debajo de la piel o el músculo. Está hecho de titanio, y diseñado para controlar el ritmo cardíaco. Dependiendo de la patología, los marcapasos tendrán conectados 1, 2 o 3 electrodos. Actualmente, hay unos marcapasos que llevan el electrodo integrado y son como una pequeña cápsula que se implanta directamente en el ventrículo derecho del corazón, conocido como marcapasos transcatéter.
¿Cuándo es necesario poner un Marcapasos?
Es necesario poner un marcapasos cuando hay un trastorno en el ritmo cardíaco a causa de una enfermedad del sistema de conducción del corazón. Esto implica que la corriente eléctrica no se transmite o se transmite de forma insuficiente y, por lo tanto, el corazón no puede latir correctamente. Algunos de los problemas del corazón que pueden requerir la colocación de un marcapasos son:
-
Disfunción sinusal: la parte del corazón donde se origina el impulso eléctrico, lo hace con una frecuencia insuficiente.
-
Bloqueo auriculoventricular: la corriente eléctrica que va de las aurículas a los ventrículos se transmite de forma parcial, o bien, directamente no hay conducción.
Ambas patologías se pueden manifestar con un ritmo lento, latidos irregulares o pausas prolongadas (asistolia).
Por otro lado, existe un porcentaje de pacientes con insuficiencia cardíaca que tienen un latido cardíaco descoordinado que provoca que este se contraiga con poca fuerza. En estos pacientes, el implante de un marcapasos que tenga capacidad de estimular tanto el ventrículo izquierdo como el derecho puede ayudar a coordinar los latidos, mejorando la función cardíaca y los síntomas asociados a la insuficiencia cardíaca. Esto se llama terapia de resincronización cardíaca.
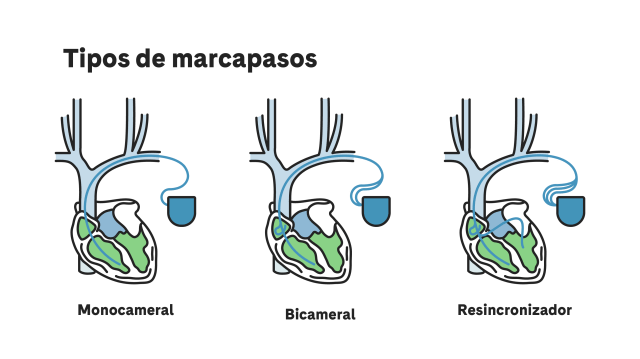
Tipos de Marcapasos
Según la cavidad cardíaca que se detecta o se estimula, hay diferentes tipos de marcapasos:
-
Monocameral: tiene un electrodo (un cable delgado aislado) que detecta las señales y da el impulso eléctrico a una única cámara del corazón. Puede ser en la aurícula derecha o el ventrículo derecho.
-
Bicameral: tiene 2 electrodos que detectan las señales y dan el impulso eléctrico a dos cámaras del corazón, coordinando la aurícula derecha y el ventrículo derecho.
-
Resincronizador: dispone de un tercer electrodo que da impulso eléctrico al ventrículo izquierdo, sincronizando este con el ventrículo derecho.
¿Cómo hay que prepararse?
Para la intervención es necesario:
-
Estar en ayunas un mínimo de 6 horas.
-
Llevar la zona pectoral y axilas rasuradas.
-
En caso de tomar tratamiento anticoagulante o antiagregante, hay diferentes protocolos a seguir según el riesgo de tromboembolia o sangrado. Lo ideal es consultar con la unidad de arritmias para recibir las indicaciones a seguir.
¿Cómo se realiza?
El marcapasos se implanta con una intervención quirúrgica, la mayoría de las veces de forma ambulatoria, de manera que no es necesario que la persona ingrese, puede irse a casa el mismo día. El procedimiento se realiza con anestesia local y sedación ligera para que sea más confortable para el paciente.
-
Se administra antibiótico endovenoso para evitar posibles infecciones.
-
Se introduce el electrodo o los electrodos a implantar a través de la vena axilar o la subclavia. Estas venas se encuentran por debajo de la axila y la clavícula, se accede a través de una u otra en función de la necesidad de cada paciente.
-
Se hace una incisión de unos 5-10 cm por debajo de la clavícula para crear un espacio donde se deposita el marcapasos.
-
Se coloca el electrodo o electrodos necesarios dentro del corazón y se llevan a cabo unas comprobaciones para confirmar que se ven las señales del corazón y que se estimulan adecuadamente.
-
Se introduce el dispositivo bajo la piel. Los electrodos se fijan al músculo para evitar desplazamientos.
-
Se conectan los electrodos al marcapasos.
-
Se cierra la incisión torácica con puntos absorbibles y grapas.
-
Se coloca un apósito hidrocoloide, que ayuda a la curación y cicatrización de las heridas.
-
Se programa el marcapasos en función de la necesidad de cada paciente.
-
Se pone un vendaje compresivo para evitar sangrado y posibles hematomas a posteriori.
En el caso de tratarse de un marcapasos transcatéter, la vía de acceso será la vena femoral. También se realiza bajo anestesia local y sedación ligera.
-
Se inserta un catéter por la vena femoral, situada cerca de la ingle.
-
El catéter llevará el marcapasos transcatéter hasta el ventrículo derecho.
-
Se instala el dispositivo en la pared cardíaca quedando fijado con unas patitas flexibles.
-
Se hacen unas comprobaciones para confirmar que se ven las señales del corazón y que estimulan adecuadamente.
-
Se retira el catéter.
-
Se pone un vendaje compresivo en la zona de la punción femoral para evitar sangrado y, posteriormente, hematomas.
¿Dónde se realizan?
Actualmente, el hospital Clínic Barcelona dispone de 3 salas de electrofisiología donde se realizan la mayoría de los implantes de marcapasos. En casos excepcionales, se llevan a cabo en los quirófanos de cirugía cardiovascular.
¿Quién realiza la intervención?
La intervención la hace el equipo médico de la unidad con el soporte externo de enfermería, de la unidad de arritmias. Este equipo suele contar con 1 electrofisiólogo y 1 enfermera de arritmias.
A veces, en función del dispositivo implantado, habrá colaboración del servicio técnico del fabricante del dispositivo.
¿Cuánto dura?
El procedimiento puede durar alrededor de 1 y 3 horas, dependiendo de qué dispositivo se implanta.
¿Qué sensaciones tendré durante y después de la colocación del Marcapasos?
Durante y después de la colocación de un dispositivo se puede tener dolor en la zona del implante, que con analgésicos debería disminuir. También se puede tener sensación de palpitaciones, que se generan cuando se implantan los electrodos en el corazón.
Cuando el marcapasos ya funciona, se puede hacer una vida normal y se deberán resolver los síntomas por los cuales se implantó el dispositivo (mareo, fatiga, etc.). Por lo tanto, la salud y la calidad de vida de la persona a la que se ha implantado el marcapasos mejora.
Se llevará un apósito hidrocoloide con el que no será necesario realizar ningún cuidado, y se deberá de mantener hasta la visita programada a los 10-15 días después de poner el implante. Este apósito va cambiando su coloración y su aspecto, pero forma parte del proceso de cicatrización. Sí que se tiene que tener en cuenta si hay fuga de líquido por fuera del apósito. En caso de ser así, se tiene que consultar con el equipo médico para hacer una valoración.
Los marcapasos requieren seguimientos rutinarios para comprobar el correcto funcionamiento y el estado del dispositivo. Las revisiones las hacen enfermeras de práctica avanzada. Se hacen controles presenciales o con monitorización remota para una mejor detección de problemas con el dispositivo.
¿Cuáles son las posibles complicaciones?
Las complicaciones que tiene el implante o el recambio de marcapasos pueden suceder hasta en un 10% de los casos. Sin embargo, la mayoría de estas complicaciones se pueden solucionar de forma sencilla, reprogramando el dispositivo o con medidas simples. En un pequeño porcentaje se tiene que intervenir al paciente de nuevo .
Existen complicaciones agudas o relacionadas con el procedimiento de implante o recambio. Pueden suceder en los primeros días o semanas después de la intervención, como la presencia de hematoma en la herida (más frecuente en enfermos con tratamiento antitrombótico o anticoagulante), infección (más frecuente en recambios de marcapasos que en implantes), desplazamiento de los electrodos o complicaciones más graves como la perforación cardíaca.
A largo plazo, se tienen que realizar controles para valorar el correcto estado y funcionamiento del dispositivo (electrodos y generador). Con el tiempo, los electrodos implantados se pueden desgastar y fracturar, provocando un mal funcionamiento del dispositivo. Si esto pasa se tiene que intervenir nuevamente al paciente para implantar electrodos nuevos. Recientemente, existe la posibilidad de realizar una monitorización remota de los pacientes, ya que hay un dispositivo que transmite las posibles alertas a una plataforma del hospital y permite una detección más rápida de estas complicaciones.
Contenido relacionado
Información documentada por:



Publicado: 22 de marzo del 2023
Actualizado: 22 de marzo del 2023
Mantente al día sobre este contenido
Suscríbete para recibir información sobre las últimas actualizaciones relacionadas con este contenido.
¡Gracias por tu suscripción!
Si es la primera vez que te suscribes recibirás un mail de confirmación, comprueba tu bandeja de entrada.